INTRODUZIONE
Dall’analisi delle domande di accoglimento in questa Residenza emerge che le motivazioni addotte sono in maggioranza dettate da esigenze prettamente sanitarie; perciò l’attività socio-sanitaria nelle Case di Riposo, in questi ultimi anni, si è andata evolvendo, indirizzandosi verso interventi di carattere clinico, con particolare riguardo agli aspetti terapeutico-riabilitativi.
Il presente lavoro, rivolto in prima istanza ai medici ed agli operatori delle Residenze protette, si propone di dare una maggiore conoscenza delle tipologie degli ospiti, delle patologie e degli interventi socio-sanitari loro applicati nella Casa di Riposo di Villafranca ed inoltre di dare un contributo alla ottimizzazione delle risorse umane ed economiche per un intervento più incisivo ed efficace a favore della qualità di vita delle persone anziane.
MATERIALE E METODI
I dati ottenuti in questo lavoro sono il risultato di rilevazioni compilate giornalmente per un anno dai tre medici di Medicina Generale operanti nella Residenza e mensilmente raccolte in schede di attività sanitaria. I dati vengono periodicamente inseriti in un programma tipo Data Base, da noi ideato e studiato, e successivamente elaborati.
Questo ci permette di avere dati in tempo reale circa gli accoglimenti, le diagnosi all’ingresso e subentranti e gli interventi effettuati, permettendo così un controllo di modalità, quantità e costo delle prescrizioni farmaceutiche, la quantificazione, le motivazioni e la durata dei ricoveri ospedalieri, la quantificazione e il tipo delle consulenze specialistiche, il numero ed il tipo di indagini strumentali, il numero ed il tipo di prestazioni di particolare impegno professionale.
E’ stato inoltre monitorato mensilmente il numero delle cadute a terra riportate dagli Ospiti, con particolare riguardo all’ora, alle cause, alle conseguenze delle stesse ed al loro rapporto con patologie in atto o pregresse.
E’ stata quantificata l’attività di rieducazione funzionale, per numero di Ospiti trattati
e per numero di sedute eseguite.
Data l’importanza dell’alimentazione sull’equilibrio psico-fisico dell’Ospite ci è parso opportuno studiarne l’effetto sull’ Indice di Massa Corporea (B.M.I.) in un gruppo di Ospiti al momento dell’accoglimento e dopo 30, 60, 90 e 180 giorni ed i dati così ottenuti sono stati successivamente elaborati.
Altra indagine effettuata riguarda l’incidenza, la localizzazione, il decorso clinico e il luogo di insorgenza ( in sede, in ospedale, a domicilio ) di ulcere da decubito.
Infine è stata fatta una analisi sommaria dei costi sanitari a favore degli Ospiti non autosufficienti della Residenza: sono stati presi in considerazioni parametri quali farmaceutica, diagnostica strumentale, rieducazione funzionale, P.I.P., degenza ospedaliera e medicina di base.
Per la spesa farmaceutica si è riportato il totale per Centro di Costo per l’anno 1996, elaborato dal Servizio Farmaceutico dell’U.S.L.22.
Per la diagnostica strumentale e per le consulenze specialistiche, si è fatto riferimento al Prontuario e Tariffario Regionale delle prestazioni Specialistiche Ambulatoriali rese dal Servizio Sanitario Nazionale.
Per la degenza ospedaliera, è stato calcolato il costo annuo di una struttura ospedaliera di riferimento secondo il D.R.G. .
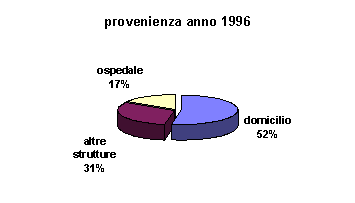
PROVENIENZA
Gli Ospiti accolti nell’anno 1996 provengono per il 53% dal proprio domicilio ( 1995: 54% ), per il 17% da strutture ospedaliere ( 1995: 34% ) e per il 31% da altre strutture ( 1995: 12% ).
I dati comparati mostrano una diminuzione della quota derivante da strutture ospedaliere.

DIAGNOSI DI ENTRATA
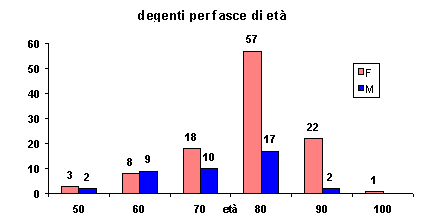
Gli Ospiti non autosufficienti presenti nella residenza al 31.12.96 sono 150 con un rapporto donne/uomini di 110/40.
Il numero degli ingressi nel ’96 sono stati: 36, di cui 20 femmine 16 maschi
All’ingresso emergono due gruppi principali di patologie: le malattie cardiovascolari (ipertensione arteriosa e cardiopatia ischemica) e le sindromi demenziali (Demenza senile tipo Alzheimer (S.D.A.T.) e Demenza multinfartuale (M.I.D.).
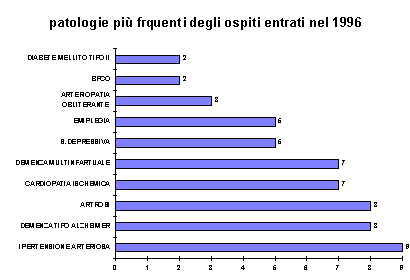
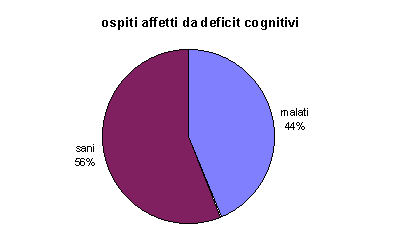
E’ stato evidenziato un incremento di richieste di accoglimento per pazienti affetti da deficit cognitivi rispetto al ’95 di circa il 6%.
E’ da segnalare che le malattie cardiovascolari ed in particolare l’ipertensione arteriosa e la cardiopatia ischemica non sono motivi di ricovero nella Residenza, ma fanno parte della polipatologia dell’Ospite all’ingresso. Diversamente, le sindromi demenziali costituiscono la principale argomentazione addotta per la richiesta di ricovero e ciò per l’evidente disagio sociale che questi pazienti portano ai familiari, nonché per le difficoltà terapeutiche a domicilio.
La chiara suddivisione per gruppi di patologie pone indicazioni ben precise a programmi di valutazione mirata per interventi di prevenzione, diagnosi, terapia e riabilitazione, nonché indirizzi di condotta socio-assistenziale e strutturali.
MALATTIE CARDIOVASCOLARI
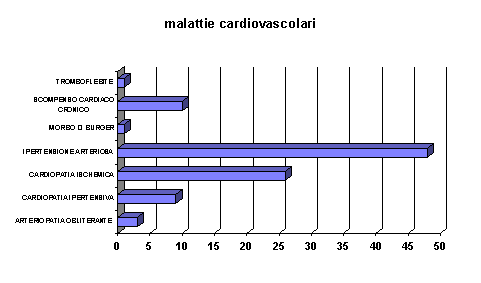
L’ipertensione arteriosa è al primo posto fra le malattie cardiovascolari presenti tra gli ospiti della Residenza.
La maggior parte dei Trial condotti sull’ipertensione arteriosa concordano nel correlare tale patologia con il rischio di accidenti cardiovascolari e di morte nell’anziano più "giovane", rischio che sembra ridursi negli anziani di età più avanzata (>80 anni).
(EWPHE ‘85-’86, HEP ’86, SH ’91, SHEP’91, MRC’92)
Secondo un recente lavoro neozelandese è possibile valutare, negli anziani in età più avanzata, i fattori di rischio (minori e maggiori) indicativi di terapia antipertensiva.
E’ possibile pertanto individuare nei Pazienti affetti da ipertensione coloro nei quali i benefici indotti dalla terapia eccedono i possibili svantaggi ed effetti negativi (miglior rapporto rischio/beneficio).
L’applicazione di tali valutazioni parrebbe limitare, secondo i Trial più recenti, il ricorso ai farmaci antipertensivi al di sopra degli ottanta anni.
Sarebbe quindi in definitiva proponibile una valutazione dei rischi minori e maggiori della popolazione anziana residente al di sopra degli ottanta anni, con conseguente ragionata indicazione ai singoli casi da trattare o meno con la prospettiva, a parità di rischio, di migliorare non solo la qualità di vita dell’Ospite, ma anche limitare l’impegno economico.
DEFICIT COGNITIVI
Tra i deficit cognitivi, il 47% è rappresentato dalla Demenza tipo Alzheimer (SDAT) e il 35% da Demenza multinfartuale (MID).
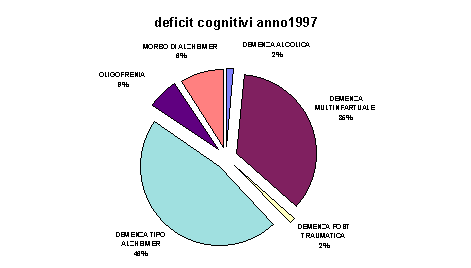
Dalle scale di valutazione eseguite agli Ospiti (MMSE "Mini Mental State Examination " con l’applicazione di coefficienti di aggiustamento per classi di età ed educazione) e dalle scale di valutazione geriatrica (GRS di Plutchik e coll.), si evidenzia un’alta frequenza degli indici di gravita’ moderata/grave di demenza, in cui le attività della vita quotidiane sono così compromesse da rendere necessaria una continua assistenza.
Emerge l’indicazione ad una strategia mirata di protezione mediante controllo e possibile eliminazione dei fattori che aumentano il rischio vascolare e il deterioramento delle funzioni cognitive: ipertensione, fumo di sigaretta, ipercolesterolemia, stress, diabete, stati di iperaggregabilità piastrinica, farmaci.
E’ necessario adottare strategie nel "normal aging" quotidiano dell’Ospite tali da indurre modificazioni nello stile di vita, coinvolgendo le varie professionalità operanti nella Struttura.
A tale scopo sono stati organizzati una serie di incontri, con la collaborazione del responsabile del Servizio di Rieducazione Funzionale, rivolti agli Operatori di Assistenza e al personale infermieristico per un approccio mirato nella gestione del Paziente affetto da demenza.
Un concreto approccio alle problematiche legate al paziente affetto da demenza ci è suggerito dal "GENTLE CARE" qui sotto brevemente esposto.
GENTLE CARE
i presupposti sono:
1)il diritto ad un esistenza significativa;
2)la demenza è strettamente legata all’ambiente.
CONOSCENZA APPROFONDITA DELLA PERSONA
COSTRUZIONE DI PROTESI E PROGRAMMI ADEGUATI E SPECIFICI
VALUTAZIONE CONTINUA DELL’INTERVENTO
cambiano alcune prospettive:
si valuta il paziente in base a ciò che sa ancora fare;
la famiglia diventa per gli operatori una risorsa;
l’ambiente deve essere sicuro e confortevole per il paziente e gli operatori;
ma soprattutto l’organizzazione non avviene più per compiti ma per obbiettivi.
Gli obbiettivi del gentle care sono:
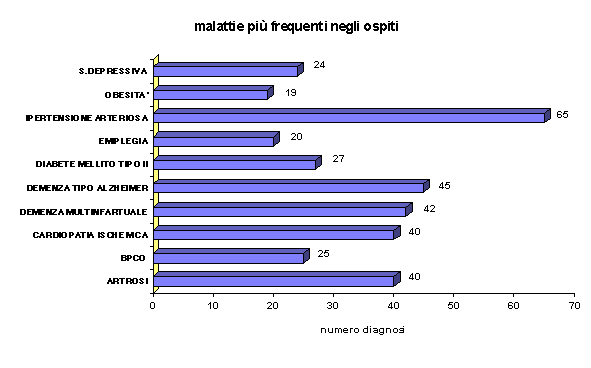
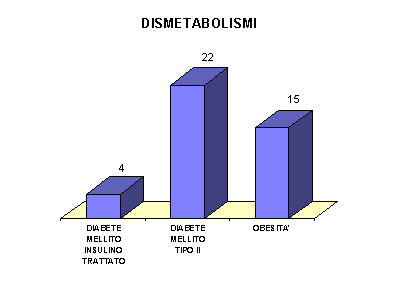
ALTRE PATOLOGIE
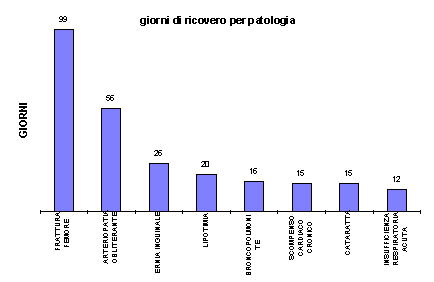
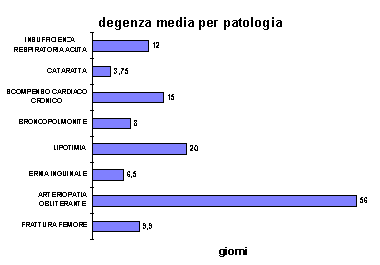
Riportiamo di seguito due grafici relativi ad altrettanti gruppi di malattie monitorate con la scheda di attività sanitaria.

LE CADUTE
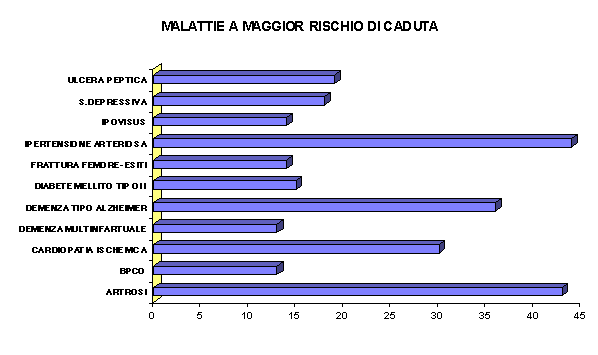
Poiché le cadute rappresentano un importante fattore di morbilità e mortalità nell’anziano, ci è sembrato opportuno analizzare diversi fattori quali l’incidenza, le cause, il loro rapporto con le patologie in atto e pregresse e le loro conseguenze psico-fisiche ed economiche.
Dai dati ottenuti, si deduce che le cause e i fattori di rischio predisponenti alle cadute sono spesso coesistenti nello stesso Paziente; fattori intrinseci alla patologia dell’ospite sembrano essere i più importanti elementi favorenti le cadute, portando in secondo piano i potenziali pericoli ambientali e situazionali.
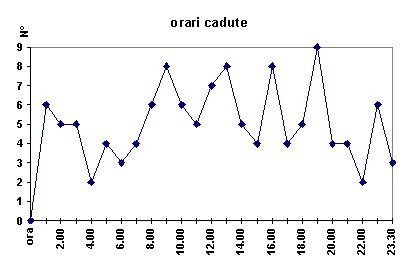
L’orario in cui si verificano più frequentemente le cadute è suggestivo nell’indicare particolari momenti di rischio nel corso della giornata che coincidono con la maggiore mobilizzazione e mobilità dell’Ospite (la sveglia mattutina, i pasti, il risveglio pomeridiano).
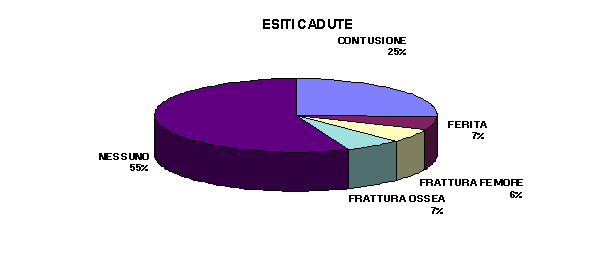
Nell’anno 1996 sono state registrate 123 cadute, le cui conseguenze, sono rappresentate da un 55% senza alcun esito, un 25% da contusioni varie, un 7% da ferite ed un altro 13% da fratture ossee così suddivise: 6% fratture di femore, 7% altre fratture.
Quest’ultimo esito, comporta necessariamente il ricovero ospedaliero la cui durata, in questi casi, risulta tre volte più lunga rispetto a quasi tutte le altre cause di ricovero (99 giorni nel ’96) con un costo economico e sociale rilevante.
RICOVERI IN STRUTTURE OSPEDALIERE
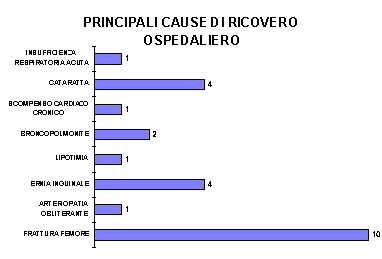
Il ricorso al ricovero ospedaliero si è reso necessario in 56 casi, per un totale di 341 giorni di degenza.
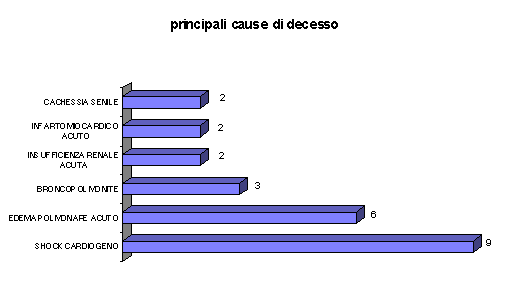
DECESSI
Nel 1996 si sono registrati 33 decessi.
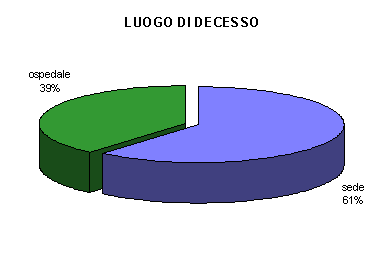
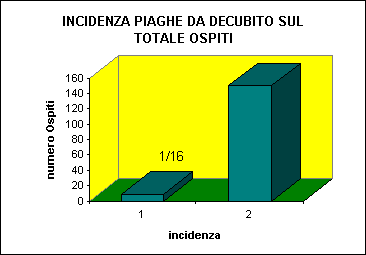
ULCERE DA DECUBITO
L’ incidenza delle ulcere da decubito è in diretto rapporto con l’età del paziente, diventando significativa al di sopra dei 70 anni.
L’età media degli Ospiti affetti da U.D. è di 78,5% anni
I portatori di U.D. nella Residenza rappresentano 1/16 del totale, cioè il 6,6% degli Ospiti, incidenza nettamente inferiore al 15%-33% descritta in letteratura (Meehan ’90; Nano et al.’94; Shennan & Sgorga ’89; Tanaro ’95).
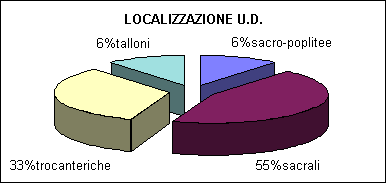
Per quanto riguarda la loro localizzazione, il 55% interessa la regione sacrale, il 33% la regione trocanterica e infine il 12% i talloni e regioni limitrofe.
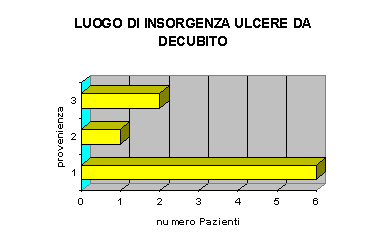
Il 67% dei Pazienti affetti da U.D. proviene da reparti ospedalieri; nel 22% dei casi, le U.D. si sono sviluppate in sede e nell’ 11 % in altre strutture.
Poiché la prevenzione è fondamentale nei riguardi di questa patologia, ci è sembrato indispensabile sensibilizzare tutti gli Operatori della Residenza attraverso convegni di aggiornamento sul tema..
Le U.D., oltre ad avere gravi ripercussioni sulla qualità della vita dell’ospite, hanno anche un costo economico facilmente quantificabile.
La complessità che caratterizza la situazione fisiopatologica e clinica del paziente anziano presuppone, per la prevenzione e per il processo di riparazione delle U.D., la necessità di un insieme armonico di provvedimenti.
(Si è pertanto pensato di adottare per definire il profilo del rischio di formazione e del ritardo di guarigione delle U.D., apposite scale ( Norton - Exton Smith, Scala di Knoll ).
INDAGINE:
INDICE DI MASSA CORPOREA (B.M.I.)
Le condizioni psico-fisiche dell’anziano sono strettamente correlate al tipo di alimentazione (Fidanza F.:Geriatrics 4,9,’87) ed il cosidetto "peso ideale" appare correlato alla mortalità e morbilità.
Inoltre l’associazione tra valore assoluto del peso e delle variazioni in quantità e frequenza, è un buon indice di stato nutrizionale dell’individuo.
L’eccesso ponderale (oltre il 25% del peso ideale) rappresenta la manifestazione più frequente fra le malnutrizioni (almeno in Italia).
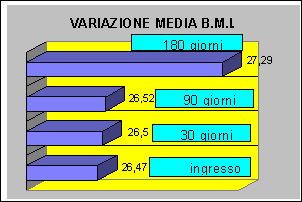
Il B.M.I., valutato all’ingresso dell’Ospite nella Residenza, mostra già valori eccedenti la norma, considerando valori di normalità del B.M.I. compresi tra i 20 e i 25, di sovrappeso tra i 25 e i 30 ed obesità oltre i 30.
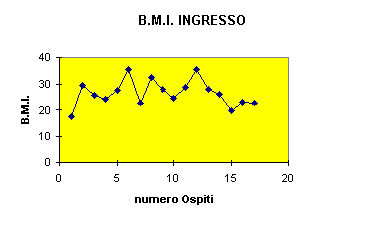
Sono stati registrati i valori di B.M.I. al momento dell’accoglimento e dopo 30, 90, 180 giorni.
Dai dati ricavati è emerso che da una sostanziale stabilità dell’indice B.M.I. nei primi tre mesi di ricovero, si è avuto un incremento considerevole dello stesso dopo 180 giorni.
|
INGRESSO |
30GG. |
90GG. |
180GG. |
||||||
|
T. L. |
17,5 |
17,5 |
19,5 |
21 |
|||||
|
P. M. |
29,5 |
30 |
30,5 |
30,5 |
|||||
|
B. A. |
25,5 |
26 |
27 |
28 |
|||||
|
B. G. |
24 |
24,5 |
25 |
25,5 |
|||||
|
B. D. |
27,5 |
28,5 |
30,5 |
31 |
|||||
|
L. R. |
35,5 |
32 |
31 |
31 |
|||||
|
M. E. |
22,5 |
22 |
23,5 |
23,5 |
|||||
|
T. I. |
32,5 |
33,5 |
33 |
37,5 |
|||||
|
B. B. |
28 |
28 |
27,5 |
27,5 |
|||||
|
C. A. |
24,5 |
25 |
25 |
25,5 |
|||||
|
V. M. |
28,5 |
26,5 |
25 |
28,5 |
|||||
|
F. N. |
35,5 |
37 |
34,5 |
35,5 |
|||||
|
M. F. |
28 |
28,5 |
29 |
29,5 |
|||||
|
T. E. |
26 |
25,5 |
24,5 |
24 |
|||||
|
N. C. |
19,5 |
20,5 |
20 |
20 |
|||||
|
D. C. |
23 |
22,5 |
22 |
22 |
|||||
|
L. N. |
22,5 |
23 |
23,5 |
23,5 |
|||||
|
SOMMA |
450 |
450,5 |
451 |
464 |
|||||
|
MEDIA |
26,47 |
26,5 |
26,52 |
27,29 |
|||||
| B.M.I. | INGRESSO | A 6 MESI | |
| < 20 |
2 |
0 |
sottopeso |
| 20-25 |
5 |
6 |
normopeso |
| 25-30 |
7 |
6 |
sovrappeso |
| 30-40 |
3 |
5 |
obesità |
| 40-60 |
0 |
0 |
obesità grave |
L’incremento ponderale registrato nei primi sei mesi dall’accoglimento, con un periodo di latenza di tre mesi, ci induce ad ipotizzare che l’eccesso sia imputabile a modificazioni dello stile di vita e di alimentazione.
Maggior incremento dell’apporto calorico: modificazione del comportamento alimentare con aumentato apporto nutrizionale e calorico.
Minor dispendio energetico: attività che venivano espletate a domicilio (approvvigionamento del cibo, manutenzione dell’abitazione, compiti d’ufficio ecc..) ora vengono sopportate dalla Struttura.
Nell’intento di ridurre l’apporto calorico nella alimentazione, è stato elaborato uno schema dietetico quale alimentazione di mantenimento per una senescenza di tipo fisiologico.
E’ stato valutato il rapporto: Ospiti autosufficienti e non autosufficienti.
E’ stato fatto un calcolo medio, riguardante il fabbisogno calorico giornaliero con relative percentuali glucidiche, protidiche e lipidiche nonché il fabbisogno vitaminico e in oligoalimenti di un gruppo campione in cui sono stati valutati i valori medi ottenuti, considerando i seguenti parametri: età, sesso, attività, peso teorico e peso ideale, dispendio energetico.
Sono state prese inoltre in considerazione le abitudini e le consuetudini alimentari in modo da far ritrovare quel complesso di stimoli fisici e di sensazioni psico-fisiche, le quali hanno complementato e determinato molti aspetti della vita di ciascuno degli Ospiti.
Dalla elaborazione dei dati è emerso un fabbisogno calorico medio di 2100 Kcal pro die e pro capite, così ripartite:
54% di glucidi pari a gr.262
16% di protidi pari a gr.80
30% di lipidi pari a gr.67
Calcio mg.788, Fosforo mg.1153, Ferro mg.24, Vitamina A 5000 U.I., Vitamina E 30 U.I., Vitamina C mg.60, Acido Folico mg.0,4, Niacina mg.14, Riboflavina mg.1,7, Tiamina mg.1,2, Vitamina B6 mg.2, Vitamina B12 mg.6, rapporto protidi animali/protidi vegetali = 1,5, rapporto lipidi vegetali/ lipidi animali = 1,5, rapporto Ca/P = 0,70.
I regimi dietetici in corso di patologie particolari vanno di volta in volta prescritti in base alla malattia ed al fabbisogno specifico di ogni singolo individuo.
Sono inoltre da apportare opportune variazioni alla dieta durante il periodo invernale ed estivo.
Nella elaborazione della dieta si è riscontrata una considerevole difficoltà nel far rispettare la preparazione ed il tipo di alimenti da somministrare per le radicate abitudini e consuetudini alimentari degli Ospiti.
Nel rispetto quindi del comportamento alimentare ci siamo indirizzati nel provvedere a limitare la quantità calorica giornaliera, rispettando il più possibile il bilanciamento tra i vari componenti la dieta, sensibilizzando il Personale addetto alla distribuzione del cibo.
Qui sotto alleghiamo un esempio di menù settimanale, che varia di settimana in settimana e di stagione in stagione.

ANALISI SOMMARIA DEI COSTI
|
STRUMENTALI |
|||||
|
esami strumentali |
numero |
costo unitario |
|||
|
ECG |
150 |
L. 19.300 |
L. 2.895.000 | ||
|
ECG DIN. |
1 |
L. 119.000 |
L. 119.000 | ||
|
RX TORACE |
29 |
L. 19.984 |
L. 579.536 | ||
|
RX ALTRI DISTRETTI |
52 |
L. 19.984 |
L. 1.039.168 | ||
|
ECOTOMOGRAFIE |
9 |
L. 50.000 |
L. 450.000 | ||
|
ENDOSCOPIE |
13 |
L. 50.000 |
L. 650.000 | ||
|
TAC |
2 |
L. 200.000 |
L. 400.000 | ||
|
TOTALI |
256 |
L. 6.132.704 | |||
Gli esami strumentali eseguiti per gli Ospiti non autosufficienti della Residenza hanno comportato un costo totale di £.6.132.704 per l’anno 1996, calcolato sul costo effettivo delle indagini secondo il Prontuario e Tariffario Regionale.
E’ da precisare che il costo relativo all’esecuzione degli E.C.G., che rappresentano l’esame strumentale cui si è fatto maggiore ricorso, sono stati da noi eseguiti e refertati nell’ambito della Residenza.
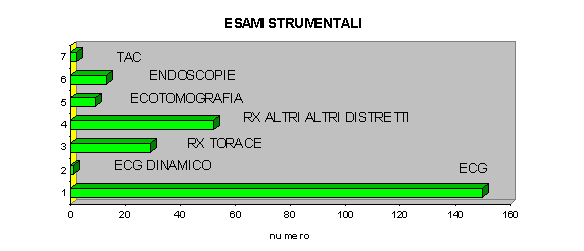
Pertanto il costo totale a carico dell’U.S.L. è di £. 3.237.704 (6.132.704 totali meno 2.895.000 rappresentati dal costo degli e.c.g.).
Confrontando i costi relativi alle prestazioni strumentali del 1996 con l’anno precedente risulta un risparmio di £. 970.190 (£.7.102.894 per il ’95 e £.6.132.704 per il ’96).
E’aumentato invece, rispetto al ’95, il costo totale delle prestazioni di particolare impegno professionale, per l’aumento numerico delle prestazioni stesse e per l’aumento del costo unitario delle stesse, stabilito nell’ultima Convenzione per la Medicina Generale.
P.I.P.
|
prestazioni |
numero |
costo unitario |
tot.unitario |
|
FLEBOCLISI |
3420 |
L. 17.200 |
L. 58.824.000 |
|
MEDICAZIONI CHIRURGICHE |
3830 |
L. 11.500 |
L. 44.045.000 |
|
CATETERISMI |
127 |
L. 12.000 |
L. 1.524.000 |
|
VACCINAZIONI |
140 |
L. 11.500 |
L. 1.610.000 |
|
AEROSOL |
90 |
L. 2.300 |
L. 207.000 |
|
totale |
L. 106.210.000 |
E’ da sottolineare che il costo relativo alle P.I.P. (£. 106.210.000) rientra nel compenso forfettario, omnia comprensivo, dei Medici operanti nella Struttura.
SERVIZIO RIEDUCAZIONE FUNZIONALE
Il costo relativo dell’attività fisiokinesiterapica rapportato ad 1 fisioterapista per 60 Ospiti è di £. 47.632.500.
Rispetto al ’95 (£. 44.895.000) si è riscontrato un aumento dei costi di £. 2.737.500,
dovuto per lo più dal rialzo del contributo Regionale da £. 2.050 a £. 2.175 per Ospite non autosufficiente.
Il totale delle prestazioni erogate dal servizio interno di rieducazione funzionale è 3177 a beneficio di 72 ospiti.
E’ necessario fare alcune precisazioni circa il totale complessivo che risulta dalla somma dei diversi tipi di intervento.
Nelle sedute di massoterapia (MT) sono state utilizzate tecniche di massaggio terapeutico classico, linfodrenaggio manuale, riflessologia del tessuto connettivo, manipolazioni neuro connettivali.
Con il termine kinesiterapia passiva (KT) si fa riferimento alle manovre di mobilizzazione articolare passiva e di medicina manuale (tecnica dei pompages ad esempio).
Per rieducazione funzionale (RF) si intende l’insieme di tecniche mirate al recupero dell’autonomia da parte del paziente ( rieducazione alla stazione eretta, al cammino, all’uso di un arto superiore, ...).
Nelle sedute di rieducazione respiratoria (RF) si fa ricorso soprattutto ai diversi metodi per la disostruzione bronchiale (clapping, drenaggio posturale).
Con il termine deambulazione assistita (D) si fa riferimento alle sedute in cui il paziente viene seguito durante il cammino in palestra o in reparto, aiutato con l’ausilio adatto(per esempio nel caso in cui un ospite abbia bisogno di essere seguito nel ritorno alla deambulazione dopo un periodo di allettamento, oppure nel caso gli esiti di una patologia specifica richiedano l’intervento del terapista per fare deambulare il paziente).
Sono state effettuate anche alcune sedute di ionoforesi (IONO) su prescrizione dello specialista consulente.
In ogni seduta viene erogata una delle prestazioni sopra citate ad un singolo Paziente.
Per quanto riguarda invece le sedute di ginnastica di gruppo (GG), sono stati formati 2 gruppi di pazienti che partecipano a questa attività due volte la settimana. La partecipazione a questi gruppi varia da un minimo di 4 persone ad un massimo di 12 persone per ogni incontro a seconda dello stato d’animo e di salute dei componenti del gruppo.
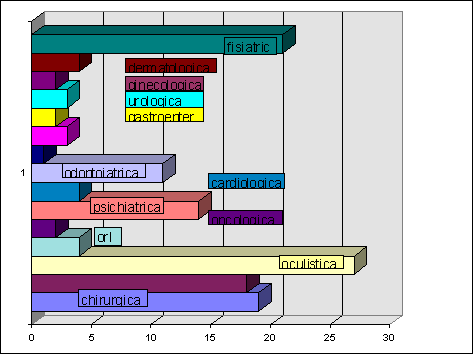
CONSULENZE
| consulenze | numero | costo unitario | ||
| CHIRURGICA |
19 |
L. 26.400 | ||
| ORTOPEDICA |
18 |
L. 26.400 | ||
| OCULISTICA |
27 |
L. 26.400 | ||
| DERMATOLOGICA |
4 |
L. 26.400 | ||
| GASTROENTEROLOGICA |
2 |
L. 26.400 | ||
| PSICHIATRICA |
14 |
L. 26.400 | ||
| CARDIOLOGICA |
4 |
L. 26.400 | ||
| ODONTOIATRICA |
11 |
L. 26.400 | ||
| EMATOLOGICA |
1 |
L. 26.400 | ||
| UROLOGICA |
3 |
L. 26.400 | ||
| ONCOLOGICA |
2 |
L. 26.400 | ||
| NEUROLOGICA |
3 |
L. 26.400 | ||
| GINECOLOGICA |
2 |
L. 26.400 | ||
| ORL |
4 |
L. 26.400 | ||
| FISIATRICA |
21 |
L. 26.400 | ||
| TOTALE |
135 |
L. 396.000 | ||
|
L. 3.564.000 | ||||
Il costo totale riguardante le consulenze specialistiche per il ’96 ammonta a £. 3.564.000 a fronte di un costo del ’95 di £. 3.775.200.
Si riscontra pertanto per il ’96 una diminuzione della spesa di £. 211.200.
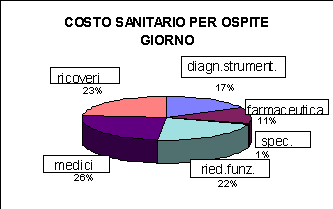
COSTO SANITARIO GIORNALIERO PER OSPITE
| FARMACEUTICA |
L. 1.694 | |
| DIAGNOSTICA STRUMENTALE |
L. 1.120 | |
| SPECIALISTICA |
L. 65 | |
| RIEDUCAZIONE FUNZIONALE |
L. 2.175 | |
| MEDICI |
L. 2.465 | |
| DEGENZA OSPEDALIERA |
L. 2.268 | |
| TOTALE |
L. 9.787 |
Il costo sanitario giornaliero per Ospite non autosufficiente, risulta di £.9.787 a fronte di un costo giornaliero per il ’95 di £.9.110.
Nel ’96 è stato ridotto il costo per la farmaceutica da £. 2.040 giornaliere a £. 1.694.
Si è riscontrato invece un modesto incremento per quanto riguarda le altre voci, dovuto per lo più ad una variazione nei costi unitari interessanti le singole prestazioni.
COSTO SOMMARIO TOTALE
| TOTALE ANNO | A.S.L. | |
| FARMACEUTICA |
L. 92.749.217 |
L. 92.749.000 |
| DIAGNOSTICA STRUMENTALE |
L. 6.132.704 |
L. 6.132.704 |
| SPECIALISTICA |
L. 3.564.000 |
L. 3.564.000 |
| RIEDUCAZIONE FUNZIONALE |
L. 47.632.500 |
L. 47.632.500 |
| MEDICAZIONI CHIRURGICHE |
L. 44.045.000 |
|
| VACCINAZIONI |
L. 1.610.000 |
|
| FLEBOCLISI |
L. 58.824.000 |
|
| CATETERISMI |
L. 1.524.000 |
|
| AEROSOLTERAPIA |
L. 207.000 |
|
| MEDICI |
L. 135.000.000 |
L. 135.000.000 |
| DEGENZA OSPEDALIERA |
L. 124.200.000 |
L. 124.200.000 |
|
L. 409.278.204 |
Analizzando il costo totale sanitario per il ’96 (£. 409.278.204) a carico dell’U.S.L., cui va detratto il costo relativo alle P.I.P. (£. 106.210.000), rientrante nel compenso forfettario medico e il costo relativo agli E.C.G. (£. 2.895.000) eseguiti e refertati dai medici della Residenza, risulta che l’importo totale a carico dell’U.S.L. è di
£. 300.173.204 a fronte di una spesa per il ’95 di £. 360.028.505.
Risulta pertanto un risparmio nei costi totali per il ’96 di £. 59.855.301.
 DOTTOR SEVERI ALESSANDRO
DOTTOR SEVERI ALESSANDRO
E-MAIL : severi@sis.it